 COVID-19 y investigación de una Respuesta
COVID-19 y investigación de una Respuesta
El Doctor Anthony Fauci, del Instituto nacional de Alergias y enfermedades infecciosas de los Estados Unidos de Norteamérica disertó sobre lo que conocemos del origen, comportamiento y posibles respuestas a éste Coronavirus.
A finales de diciembre de 2019, se documentó la transmisión de un coronavirus entre un animal y personas en un mercado húmedo de Wuhan, China, sin embargo, luego se han encontrado evidencias de su existencia previa. El gobierno chino, apenas identificado este nuevo virus, cargó su información y secuenciación genética en un base de datos mundial a la que todos los institutos de investigación gubernamentales tienen acceso inmediato. Pronto se supo que no era un simple coronavirus más, como el SARS o MERS, sino surgía una tercera pandemia con un virus con una capacidad de transmisión mucho mayor y amplia tasa letalidad. Se lo bautizó SARS-CoV-2 aunque se emplea la denominación de COVID (por las siglas abreviadas de Enfermedad ocasionada por un Coronavirus) y el 19, por el año de su aparición. Desde inicios de la Pandemia se supo que se enfrentaría un patógeno singular, que no se lo puede comprar con otros similares, las gripes, etc.
Figuras 1 y 2:
Transmisión
La transmisión de este coronavirus se ha estudiado bastante y sorprende su alta eficiencia. Se sabe que pasa de persona a persona por medio de:
- – Microgotas (droplets) que proyectamos por boca y nariz al hablar, toser o estornudar,
- – Aerosol, en partículas menores se encuentra el el aire que exhalamos (y permanecen largos períodos de tiempo),
- – Superficies infectadas,
- – Los virus presentes en los fluidos, como materia fecal, sangre, semen y secreciones oculares (en investigación),
- – Animales, incluyendo los domésticos (aún cuando no se los considera una vía de transmisión)
Muchos han intentado comparar la transmisibilidad y mortalidad del COVID-19 con la gripe y otras enfermedades respiratorias transmisibles. Pero ninguna tiene la alta eficiencia de ésta. Entre el 40 y el 45% de las personas con COVID-19 son asintomáticas, pero transmiten el virus. Hoy hay presencia de COVID-19 en todos los países del mundo y podemos ver en la figura 1 y 2, cómo en cuestión de meses se ha propagado, enfermando 11,3 millones de personas, y a la fecha se han contabilizado 530,551 fallecimientos por complicaciones por esta infección, en 215 países ver figura 3.
Síntomas
El COVID-19 tiene una incubación máxima de 14 días, aún cuando muestra sus síntomas en la mayoría de los casos entre el cuarto y quinto día, desde la exposición a éste. Los síntomas más comunes en orden de importancia y aparición, los listamos a continuación (cabe señalar, que se estarían identificando nuevos síntomas no específicos):
1.- Fiebre (83 – 99% de las personas)
2.- Tos (59-82%)
3.- Fatiga (44-70%)
4.- Anorexia
5.- Falta de aires
6.- Mialgia
7.- Falta de sentido del olfato y del gusto
Las personas con COVD-19 se agrupan en cinco estadios:
– Asintomáticas.
– Síntomas leves, con un proceso respiratorio en la parte superior de los pulmones.
– Moderados, una neumonía simple.
– Severos con una neumonía avanzada con dificultad para oxigenar la sangre
– Críticos con complicaciones respiratorias y procesos infecciosos en otros órganos incluyendo la falla de mucho de estos, que resultan en su mayoría en el fallecimiento.
Hasta la fecha, se ha observado entre las personas que desarrollan la enfermedad sintomática que el 81% es en su versión moderada, 14% severa y 5% crítica. El porcentaje de fatalidad es del 2,3%. La edad, es un factor de riesgo en la evolución de la infección sintomática y a partir de los 65 años, las personas son más vulnerables a las complicaciones
El principal desafío para los sistemas de salud se origina en el hecho que casi el 20% de las personas con COVID-19 requieren atención hospitalaria de alta complejidad y larga duración. La agresividad de la infección en las personas está directamente relacionada con las cuestiones de salud preexistentes, entre las que podemos mencionar: el asma, enfermedades cerebrovasculares, hipertensión, embarazo, tabaquismo, el uso de corticoides y terapias inmunosupresoras, inmunodeficiencia, infección por VIH que no se encuentra bajo tratamiento adecuado, algunos trastornos metabólicos hereditarios, condiciones neurológicas, enfermedades pulmonares crónicas, enfermedades hepáticas, diabetes tipo 1 y talasemia.
Prevalencia
 Un dato altamente significativo, es la correlación con aspectos como la raza y la etnia, por ejemplo, información publicada por la CDC para EE.UU, sobre la internación por complicaciones relacionadas con el COVID-19 y la variable de etnia y raza (figura 4) demuestra que las poblaciones más vulnerables son: las poblaciones nativas de Alaska, la comunidad afro no hispánica; los latinos; seguidos por los asiáticos y los blancos no hispanos. Una persona de origen latino tiene cinco veces más posibilidades de tener una hospitalización por la infección severa que una persona blanca en ese país.
Un dato altamente significativo, es la correlación con aspectos como la raza y la etnia, por ejemplo, información publicada por la CDC para EE.UU, sobre la internación por complicaciones relacionadas con el COVID-19 y la variable de etnia y raza (figura 4) demuestra que las poblaciones más vulnerables son: las poblaciones nativas de Alaska, la comunidad afro no hispánica; los latinos; seguidos por los asiáticos y los blancos no hispanos. Una persona de origen latino tiene cinco veces más posibilidades de tener una hospitalización por la infección severa que una persona blanca en ese país.
Tratamientos
No existe a la fecha evidencias científicas, ni clínicas sobre un abordaje terapéutico pudiera curar el virus. Es poco probable que se encuentre un medicamento curativo, por lo que se están centrando los esfuerzo en drogas que pudieran acelerar la recuperación y minimizar los síntomas y complicaciones. Se están realizando estudios clínicos en muchos países sobre los medicamentos nuevos o reciclar algunos que fueron desarrollados para otras enfermedades, por ejemplo:
1) Remdesivir
2) Un amplio espectro de antivirales
3) El plasma de pacientes o inmunoglobulina hiperinmune.
4) Reutilizaciones de drogas como la Hidroxicloroquina o el lopinavir/ritonavir (ambos estudios se han pausado por la baja eficacia y los efectos secundarios)
5) Terapias inmunológicas
6) Anticuerpos monoclonales anti-SARS-COV-2
7) Otras
La publicación científica “The New England Journal of Medicine” ha publicado resultados preliminares promisorios del uso de la droga, en un estudio sobre más de mil personas con Remdesivir, que han mostrado que los pacientes se recuperan 32% más rápido que el resto y hay evidencias de una mejora en la tasa de supervivencia. Así también, el uso de la dexametasona, según un estudio en el Reino Unido, mostraría una significativa reducción de la mortalidad en el grupo de pacientes críticos de 20% en pacientes en estadio recibiendo oxígeno y 35% en pacientes que requieren la asistencia de ventiladores.
Vacunas
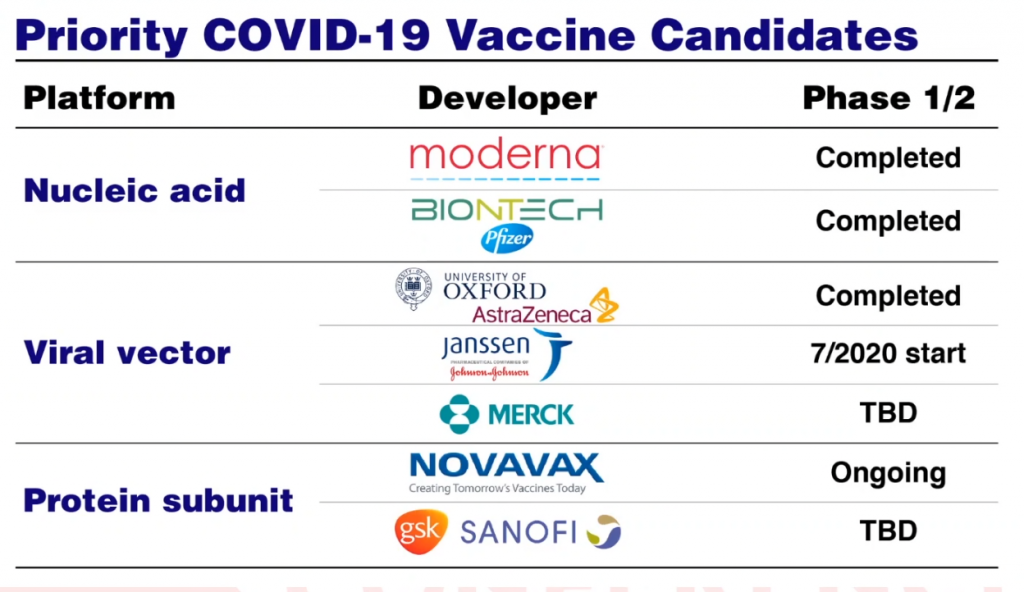 Existen en el mundo cientos de estudios clínicos para desarrollar una vacuna eficaz para el COVID-19, algunas de las cuáles se encuentran en fase tres (donde participan personas y se comparan los resultados entre aquellos que reciben o no los productos en desarrollo). Hay tres líneas de investigaciones en vacunas, dependiendo sus características y en la Figura 5 se puede apreciar aquellas prioritarias y el estado (y fase) en el que se encuentran.
Existen en el mundo cientos de estudios clínicos para desarrollar una vacuna eficaz para el COVID-19, algunas de las cuáles se encuentran en fase tres (donde participan personas y se comparan los resultados entre aquellos que reciben o no los productos en desarrollo). Hay tres líneas de investigaciones en vacunas, dependiendo sus características y en la Figura 5 se puede apreciar aquellas prioritarias y el estado (y fase) en el que se encuentran.
Un reciente artículo de la Revista Science, hace un llamado a un abordaje estratégico al desarrollo de vacunas y tratamientos: “Una colaboración e inversión de recursos sin precedentes se requiere para la investigación y desarrollo de una vacuna para el COVID-19 que pueda ser fabricada y distribuida en escala de miles de millones de dosis para las personas en todo el mundo”
En el próximo artículo, compartiremos la presentación del Profesor Salim Abdool Karim de Sudáfrica que nos proveerá información sobre la prevención y contención del COVID-19.













Information muy útil en una forma bien organizada