Hace dos semanas, Corresponsales Clave, junto a ONUSIDA y OPS, organizó una reunión para discutir como promover la vacunación de Personas con VIH (PVVS) en la región y la conclusión alarmante es que las personas con VIH no están siendo adecuadamente priorizada.
Hace un mes, ONUSIDA publicó una recomendación clara, sencilla y unívoca que dice: “No existe ninguna razón para no vacunar a un Persona con VIH” y también recoge algunas evidencias sobre los beneficios de vacunar a las PVVS. En preparación de la reunión arriba mencionada, realizamos una micro encuesta en la que participaron setenta activistas, en su mayoría PVVS, que arrojaron resultados inquietantes.
Algunos datos de las normativas en los países
Sobre si en nuestros países existe una recomendación o directriz de la Autoridad Sanitaria sobre la Vacunación por COVID para PVVS; sólo el 35% de las personas respondieron que sí, lo que nos hace inferir que alrededor del 60% de los países no están vacunando, hay una restricción para vacunar PVVS o las consideran como parte de la población general.
De entre los países que si vacuna a PVVS, solo el 25 % de las recomendaciones se encuentran alineadas con las recomendaciones internacionales de no hacer referencia ni a los CD4 o la Carga Viral, los demás, y sin responder a ningún criterio, solo permiten vacunar a aquellas personas que tengan más de 200 o 350 de CD4 y en muchos casos exigen la indetectabilidad.
Solo el 16% de lo países que recomiendan la vacuna para PVVS o la priorizan han nombrado a las personas por su condición vivir con VIH, el resto, la mayoría, utilizan términos ambiguos centrados en “inmuno-compromiso” o “pacientes crónicos”, que podría dejar la decisión de la vacunación a la libre interpretación de los prestadores de salud. El 20 % de las personas que proveyeron información en la encueta señalaron que las PVVS se encuentran en el cuarto grupo prioritario para la vacunación, junto a otras personas con temas crónicos de salud.
El 85% de las personas que respondieron la encuesta consideran que las personas con VIH deben ser vacunadas.
¿Qué pasa en otros países?
En la actualidad, en todos los países desarrollados, las personas con VIH (PVVS) están siendo vacunadas y agencias regulatorias, como en Centro de Control de Enfermedades de los Estados Unidos (CDC), ubican a las PVVS junto con otras personas con condiciones subyacentes en el segundo grupo prioritario.
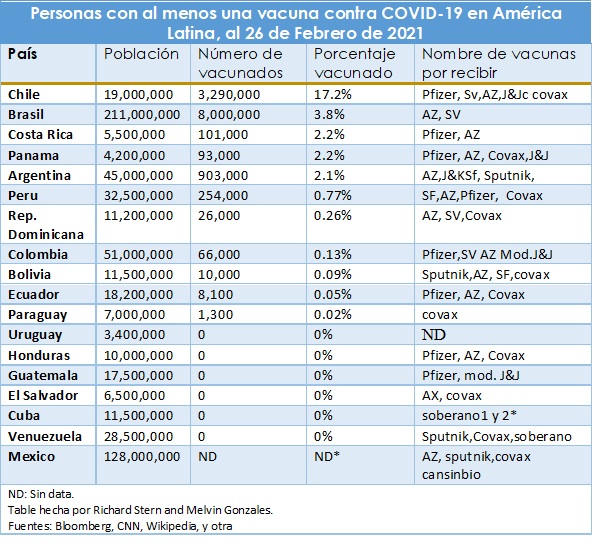
Si vemos el cuadro sobre cobertura de vacunación en Latinoamérica que vienen recopilando en función de la información que el activista Richard Stern y su equipo sistematiza, que se adjunta al final, las coberturas de vacunación en la región son excesivamente bajas. En algunos casos a cero. Y se da por la combinación de dos grandes factores, las empresas que fabrican las vacunas no se dan abasto y no están respondiendo a sus compromisos contractuales. Y, en segundo término, muchos países no tienen una estrategia nacional de vacunación, no tienen el compromiso político ni los recursos o una combinación de todas estas. Hoy, en nuestra región, el porcentaje de profesionales de la salud de la “trinchera” más expuestos al COVID y que han recibido la vacuna es ínfimo y no hay claridad respecto de la segunda dosis. Es decir que podríamos hablar, a este ritmo, que los grupos menos prioritarios podrían esperar más de un año en ser vacunados.
ONUSIDA reconoce tres variables que se deben dar para llevar a buen puerto una adecuada estrategia de vacunación y debe incluir capacidad fiscal para comprarlas, logística para distribuirlas y capacidad física para administrarlas. Y en línea con la Alianza de la Vacuna del Pueblo (People’s Vaccine Alliance, en inglés) menciona algunos de los principios que esta iniciativa postula: Una vacuna que se venda a costo real y libre de cargo para las personas; Prevención de monopolios en la producción de las vacunas; Asignación justa de vacunas y Plena participación de los gobiernos y la sociedad civil en la toma de decisiones.
La vacuna para los ricos
Hace unos días, el Secretario General de la Naciones Unidas ponía la lupa en el hecho que el 75% de las vacunas para el COVID se estaban aplicando en lo países ricos. Durante un año, mientras se hacían los estudios de fases en países ricos y pobres, y en el contexto la iniciativa COVAX, se aseguraba, que sólo por medio de esta iniciativa, 1 de cada 3 vacunas se donaría a los países pobres. Un principio ético por ahora retórico.
Según la Alianza de la Vacuna del Pueblo: 9 de cada 10 personas en países pobres no podrán vacunarse durante el 2021, las naciones más ricas han comprado dosis suficientes para vacunar a toda su población casi 3 veces para fines de 2021 y el 14% de la población mundial ha comprado el 53% de todas las vacunas más prometedoras hasta ahora. Una realidad inmoral, victoriana y colonial. Si nada cambia drásticamente, los países ricos y desarrollados podrían lograr una inmunidad de rebaño y lograr una nueva normalidad en un año, marzo del 2022, sin embargo, se estima que los países pobres y en vías desarrollo sólo la podrían alcanzar, en tres años, para enero de 2024. Esta obscena inequidad requiere de un claro repudio y de acciones urgentes de incidencia política que reviertan estas tendencias, casi genocidas.
Sin embargo, se sabe que, en América Latina, 27 países pagarán por sus vacunas y 10 las recibirán sin costo. El tema central es que no hay suficientes vacunas y los stocks se usan en los países del “norte”.
Hoy sabemos que, en todos los ensayos clínicos, cuya información más detallada ha sido publicada, como Pfizer, Oxford/Astrazeneca y Moderna, han participado cientos de personas con VIH y no se ha registrado la ocurrencia de efectos adversos y complicaciones algunas. Existen algunos estudios específicos de uso de vacunas de COVID – 19 para PVVS, nuevos y que aún no han publicado sus resultados. De este último argumento se agarran muchos médicos y funcionarios para no vacunar personas con VH, elegibles para ser inmunizados. No sólo es importante entender que casi 600 personas con VIH participaron en los estudios arriba mencionados, sino que, en los países desarrollados, miles de PVVS están siendo vacunadas a diario. No hay registro de efectos adversos documentados por su serología frente al VIH. Se acaban las excusas.
En conclusión:
– No hay ninguna contraindicación para vacunar a PVVS. Independientemente del estadio de la infección, los CD4 y la Carga Viral y la respuesta inmune, siempre habrá un beneficio de ser vacunada contra el COVID-19. Existe en el mundo sobradas evidencias sobre la seguridad y el beneficio de la vacunación. Los protocolos o estudios específicos con PVVS no deben ser usados como una excusa para dilatar la vacunación a la “espera de mayores evidencias”.
– Los requisitos de estudios Carga Viral y CD4 en tiempo de pandemia es una barrera casi insalvable para que las PVVS accedan a la vacuna. Y con recomendaciones internacionales tan contundentes no se debe dejar la decisión al criterio médico.
– Las personas con VIH, especialmente por las comorbilidades de vivir con el virus y recibir un tratamiento crónico, se encuentran en riesgo de una mayor letalidad frente a la infección por VIH, razón por la cuál deben ser priorizadas.
– Es clave que en las recomendaciones y estrategias nacionales de vacunación de COVID, nuestra población figure por su nombre, “Personas con VIH”, evitando ubicarlas en categorías inespecíficas como “personas inmunocomprometidas”. Pues no es el compromiso inmunitario los que las hace prioritarias. Las estrategias de vacunación deben asegurar la confidencialidad de las PVVS.
– Las Agencias de NNUU, Organizaciones de Salud Internacional y los Ministerios de Salud de nuestros países deben revisar con urgencia sus políticas y estrategias de vacunación por COVID para alinearlas con las recomendaciones internacionales, las evidencias y los resultados de la práctica, con el fin de priorizar a las PVVS como grupo que necesita ser vacunado.
– Las ONG, redes y movimientos de la sociedad civil deben unir fuerzas con los colectivos de PVVS para incidir dentro y fuera del país por el acceso a la vacuna. Así también, realizar una vigilancia comunitaria constante del estado de situación de la vacunación de PVVS, como también, de los casos conocidos de fallecimientos de PVVS por complicaciones de la infección por COVID-19 atribuible directa o indirectamente al VIH.
Fuentes:
ONUSIDA RST LAC
Sistematización de la encuesta Vacunas para PVVS, realizada por Francisco Olivares y Rosa Vázquez Rojas
Tabla de cobertura de Vacunas COVID en LAC – Meta análisis Richard Stern y Melvin González.










Añadir comentario